Epidemiología y diagnóstico de infección congénita por citomegalovirus
ARTÍCULO DE INVESTIGACIÓNCiencias de la SaludMaría Gabriela Nath Muga I – gabrielanath@hotmail.com – https://orcid.org/0009-0003-2642-7168 Nereida Josefina Valero Cedeño II – nereida.valero@unesum.edu.ec – https://orcid.org/0000-0003-3496-8848 Correspondencia: gabrielanath@hotmail.com I. Estudiante de Maestría Ciencias en Laboratorio Clínico en la Universidad Estatal del Sur de Manabí, Jipijapa, Ecuador. II. Docente de Maestría en Ciencias del Laboratorio Clínico, Instituto de Postgrado, … Epidemiología y diagnóstico de infección congénita por citomegalovirus
ARTÍCULO DE INVESTIGACIÓN
Ciencias de la Salud
María Gabriela Nath Muga I – gabrielanath@hotmail.com – https://orcid.org/0009-0003-2642-7168
Nereida Josefina Valero Cedeño II – nereida.valero@unesum.edu.ec – https://orcid.org/0000-0003-3496-8848
Correspondencia: gabrielanath@hotmail.com
I. Estudiante de Maestría Ciencias en Laboratorio Clínico en la Universidad Estatal del Sur de Manabí, Jipijapa, Ecuador.
II. Docente de Maestría en Ciencias del Laboratorio Clínico, Instituto de Postgrado, Universidad Estatal del Sur de Manabí, Jipijapa, Ecuador.
Resumen
La presente revisión, analiza el riesgo de transmisión materno-fetal por citomegalovirus, (un ADN virus de la familia Herpesviridae), el cual se incrementa con el avance de la edad gestacional, además depende de la seroconversión materna tanto en la primoinfección como en la reactivación, poniendo en evidencia que la inmunidad materna preexistente no previene la transmisión intrauterina o el desarrollo de la enfermedad. Cuyo objeto de estudio es analizar evidencias científicas documentales actualizadas referentes a la epidemiología y diagnóstico de la infección congénita por citomegalovirus. El diseño de la investigación fue documental y con un tipo de estudio informativo y exploratorio. Se realizó mediante la búsqueda de artículos en las bases datos de PubMed, Science Direct, SciELO, PLOS ONE, Springer links y Google Scholar, se incluyeron 86 artículos publicados en los últimos siete años. Los resultados indican que el citomegalovirus es el agente más frecuente de infección congénita presente al nacimiento y es la principal causa infecciosa de sordera neurosensorial, teniendo una distribución mundial con una prevalencia que varía, pero de acuerdo a los países estudiados existe una alta prevalencia que se aproxima al 70% de los recién nacidos vivos. El creciente número de infecciones por citomegalovirus crea la necesidad de un diagnóstico y tratamiento rápidos que pueden reducir las consecuencias o incluso resolver por completo la afección en embarazadas.
Palabras clave: prevalencia, embarazo, herpesvirus, inmunidad, serología.
Abstract: Epidemiology and diagnosis of congenital cytomegalovirus infection
The present review analyzes the risk of maternal-fetal transmission by cytomegalovirus (a DNA virus of the Herpesviridae family), which increases with advancing gestational age, also depends on maternal seroconversion both in primary infection and in infection. reactivation, showing that pre-existing maternal immunity does not prevent intrauterine transmission or the development of the disease. Whose object of study is to analyze updated documentary scientific evidence regarding the epidemiology and diagnosis of congenital cytomegalovirus infection. The research design was documentary and with a type of informative and exploratory study. It was carried out by searching for articles in the PubMed, Science Direct, SciELO, PLOS ONE, Springer links and Google Scholar databases, including 86 articles published in the last seven years. The results indicate that cytomegalovirus is the most frequent agent of congenital infection present at birth and is the main infectious cause of sensorineural deafness, having a worldwide distribution with a prevalence that varies, but according to the countries studied there is a high prevalence that is Approximately 70% of live newborns. The increasing number of cytomegalovirus infections creates the need for rapid diagnosis and treatment that can reduce the consequences or even completely resolve the condition in pregnant women.
Key words: prevalence, pregnancy, herpes virus, immunity, serology.
Resumo: Epidemiologia e diagnóstico da infecção congênita por citomegalovírus
A presente revisão analisa o risco de transmissão materno-fetal pelo citomegalovírus (vírus de DNA da família Herpesviridae), que aumenta com o avanço da idade gestacional, depende também da soroconversão materna tanto na infecção primária quanto na reativação da infecção, mostrando que doenças pré-existentes a imunidade materna não impede a transmissão intrauterina ou o desenvolvimento da doença. Cujo objeto de estudo é analisar evidências científicas documentais atualizadas sobre a epidemiologia e diagnóstico da infecção congênita por citomegalovírus. O desenho da pesquisa foi documental e com um tipo de estudo informativo e exploratório. Foi realizada por meio de busca de artigos nas bases de dados PubMed, Science Direct, SciELO, PLOS ONE, Springer e Google Scholar, incluindo 86 artigos publicados nos últimos sete anos. Os resultados indicam que o citomegalovírus é o agente mais frequente de infecção congênita presente ao nascimento e é a principal causa infecciosa de surdez neurossensorial, tendo uma distribuição mundial com uma prevalência que varia, mas de acordo com os países estudados há uma alta prevalência que é de aproximadamente 70% dos recém-nascidos vivos. O número crescente de infecções por citomegalovírus cria a necessidade de diagnóstico e tratamento rápidos que possam reduzir as consequências ou mesmo resolver completamente o quadro em mulheres grávidas.
Palavras-chave: prevalência, gravidez, vírus do herpes, imunidade, sorologia.
Introducción
El citomegalovirus CMV es la causa más frecuente de infección congénita, con prevalencias que varían según la región y el nivel socioeconómico, siendo en general del 0,2% al 6% alrededor del mundo. La infección fetal puede ocurrir por una primoinfección materna durante el embarazo o ser secundaria a una reactivación o reinfección viral (infección no primaria), con un riesgo de transmisión del 30% al 40% y del 1% al 2%, respectivamente (1).
El diagnóstico de infección por CMV se realiza mediante la detección de ácidos nucleicos o aislamiento viral en orina (o en otros fluidos) antes de los 21 días de vida. El 90% de los recién nacidos (RN) con infección congénita son asintomáticos al nacer, razón por la cual no son diagnosticados tempranamente, y el 5% al 15% de ellos desarrollarán secuelas a largo plazo, como alteraciones del neurodesarrollo o hipoacusia sensorioneural (HSN), por lo que es fundamental un alto índice de sospecha. El grupo de RN sintomáticos al nacer (10%) desarrolla al menos una secuela en el 40% al 58% de los casos; la hipoacusia es la principal, constituyéndose el CMV como el principal agente causal de sordera no genética en los niños. Esta puede diagnosticarse al nacer o desarrollarse durante la infancia, y aproximadamente el 50% de los niños con citomegalovirus presentan deterioro o progresión de su trastorno auditivo, siendo fundamental el seguimiento a largo plazo de estos pacientes (2).
Existen aún numerosos desafíos y controversias sobre el diagnóstico, la evaluación clínica, el tratamiento y el seguimiento de la infección por citomegalovirus tanto en la mujer embarazada como en el RN. Estas recomendaciones están confeccionadas basándose en la evidencia científica disponible, consensuada con opiniones de expertos, y podrían variar en la evaluación caso a caso y en la medida en que se disponga de mayor evidencia. Se presentan como guías de manejo para facilitar el trabajo de los equipos de salud a cargo de la atención del binomio con infección por CMV. El tratamiento de la infección se reserva, en la actualidad, para aquellos pacientes con compromiso de sistema nervioso central o enfermedad de órgano blanco (sintomáticos), entre los que se incluye la HSN. Se ha determinado que con el tratamiento antiviral se puede prevenir, e incluso mejorar, el deterioro auditivo si es iniciado antes del mes de vida (3).
En Latinoamérica, la tasa de infección por CMV fue reportada con prevalencias de 1,7 y 1,8%, respectivamente. Si bien la prevalencia de CMV es mayor que la de otras enfermedades de cribado neonatal universal (como la fenilcetonuria y el hipotiroidismo congénito) su incorporación a dichos programas es aún discutida internacionalmente. La estrategia de cribado universal neonatal de citomegalovirus permitiría identificar en forma temprana la infección en pacientes asintomáticos con riesgo de desarrollar HSN de inicio tardío, y realizar un seguimiento auditivo hasta la edad escolar, de manera de intervenir en forma oportuna y mejorar el pronóstico (4).
En Ecuador, la incidencia general de CMV fue del 37,2% (22/59): 12/31 (38,7) en los casos y 10/28 (35,7) en los controles. En general, los resultados para los recién nacidos de madres con CMV positivo y CMV negativo fueron similares. Se reporta una alta incidencia de infección por CMV (37,2). Estos datos plantean preocupaciones con respecto a la importancia de la infección por CMV en mujeres embarazadas. Estos datos demuestran la utilidad de los especímenes de citología cervical para la prueba de CMV. Según Chuang y col. la infección por citomegalovirus es la causa más frecuente de infección congénita, el 90% de los RN afectados son asintomáticos al nacer y el 6-15% desarrollarán secuelas a largo plazo. Es la principal etiología de la HSN no genética (5).
Otra estrategia de tamizaje descrita se realiza en poblaciones de riesgo conocida como tamizaje dirigido, en el cual se identifican los RN con mayor probabilidad de presentar CMV la frecuencia estimada de citomegalovirus fue entre 1% y 6%. Otros grupos de RN con mayor riesgo de citomegalovirus son los hijos de madres infectadas por el VIH (ya que presentan un mayor riesgo de reactivación/reinfección durante el embarazo) y los muy prematuros con tasas de infección del 4,5 y 2,3%, respectivamente. Se estima que un tercio de las infecciones por CMV causan con parto prematuro y la mitad de estos RN son pequeños para la edad gestacional (PEG). Por el contrario, los nacidos con una edad gestacional (EG) de menos de 32 semanas y un peso corporal de menos de 1500 g tenían un mayor riesgo de infección posparto, definida como CMV detectado en la orina durante la tercera semana posnatal. La detección al nacer en este grupo tendría el potencial de detectar infecciones congénitas y, por lo tanto, permitir un diagnóstico diferencial apropiado de CMV. Existe una prevalencia en hijos de madre infectadas por VIH (RNEVIH). La infección por CMV es la más frecuente en los países desarrollados, con una prevalencia que oscila entre el 0,3 y el 2,4% (6).
El objetivo de este estudio es analizar las evidencias científicas documentales relevantes y actuales referentes a la epidemiología y diagnóstico de CMV. La demostración de seroconversión es el método más fiable para el diagnóstico de infección primaria durante el embarazo. El diagnóstico de la CMV debe comenzar en el embarazo. En ciertos casos puede ser complicado. En la actualidad, no se realiza cribado serológico sistemático en la embarazada, aunque es recomendable si la gestante presenta un síndrome mononucleósico o si tiene alto riesgo de infección, ¿especialmente si trabaja o convive habitualmente con niños (7).
Además, el conocimiento del CMV es relativamente bajo entre los profesionales de la salud, que necesitan profundizar en el conocimiento de las diversas presentaciones CMV incluirlo en el diagnóstico diferencial con la realización de las pruebas adecuadas de manera oportuna. Por lo antes descrito, es importante conocer la epidemiologia de esta infección congénita y revisar los métodos actuales y de mayor sensibilidad y especificidad para el diagnóstico de CMV en recién nacidos (8).
Materiales y métodos
Diseño y tipo de estudio: Se realizó un estudio de diseño documental mediante revisión bibliográfica de tipo cualitativo y sistemática, que basa sus resultados en el análisis de la información de la literatura científica relacionada con la temática abordada, para lo cual se aplicó el método PRISMA, mismo que permitió recopilar, analizar y sintetizar la información más relevante y uso del juicio crítico para la respectiva verificación de información utilizada.
Bases de datos consultadas: Google Académico, Cochrane, PubMed, Scielo, Science Direct, Medigraphic, Redalyc, Dialnet, en las cuales se recolectó información como fuentes primarias de artículos de publicaciones periódicas y oficiales a texto completo. Como fuente secundaria: Repositorios digitales con informes de tesis de postgrado que denotan importancia en el área de la salud, bibliografías especializadas y como fuente terciaria se consideraron guías de práctica clínica.
Páginas Web oficiales consultadas: Organización Mundial de la Salud, Organización Panamericana de la Salud, Ministerio de Salud Pública del Ecuador.
Estrategias de búsqueda: Para una mejor búsqueda de información y que a su vez sea útil y relevante se utilizaron los operadores booleanos AND y OR y como truncadores de búsqueda () para separar booleanos y “”. Para la recopilación de información se utilizaron palabras clave tales como: prevalencia, embarazo, herpesvirus, inmunidad, serología.
Descriptores MeSH utilizados: prevalencia; embarazo; herpesvirus; inmunidad; serología.
Se aplicaron criterios de inclusión y exclusión:
Criterios de inclusión: se seleccionaron aquellos artículos publicados en idioma inglés y español, las publicaciones corresponden en los años correspondientes a partir del año 2017 al 2023.
Criterios de exclusión: Están aquellos artículos que no cumplan con los parámetros de calidad establecidos, artículos que no puedan ser visualizados en texto completo y literatura gris o estudios no relacionados con las variables de esta investigación.
Fases del proceso de investigación:
En la primera fase: Se establece el tema, se determina la problemática y se formula la pregunta de investigación;
Segunda fase: Se efectuó la búsqueda de información considerando los criterios, tanto de inclusión como de exclusión.
Tercera fase: Se describió e identificó la evidencia disponible de acuerdo a los objetivos establecidos.
Cuarta fase: Se realiza el respectivo análisis de la información obtenida.
Quinta fase: Se interpretan los resultados basados en la evidencia científica recopilada y función de los objetivos planteados.
Consideraciones Éticas
El desarrollo de la investigación cumple con los acuerdos de ética en investigación profesionales otorgadas por el código ético de la investigación científica, cuyo manejo de información fue totalmente confidencial y legal.
Resultados y discusión
Tablas 1, 2 y 3.
Discusión
Esta investigación se realizó con el objetivo de analizar evidencia científica con relación a la epidemiologia de citomegalovirus en embarazas y recién nacidos, por lo cual se pudo evidenciar con 86 artículos seleccionados bajo criterios de inclusión y exclusión que el citomegalovirus se presenta con una prevalencia alta en China, Canadá, México, Venezuela, Argentina y una baja prevalencia fue en Ecuador, Nicaragua. Sin embargo, la mayor incidencia observada fue en España y la menor incidencia en Perú y Chile. Es evidente que se necesitan alternativas más allá de las serológicas dado que hay que detectar el virus, lo que hace que el diagnostico sea confirmatorio.
Al documentar la prevalencia epidemiológica en el mundo, en los artículos seleccionados se evidenciaron que se presenta un rango de 69.71% a nivel mundial, siendo más frecuente en países Latinos tal como lo corrobora los investigadores Noris y col. (35) Wen y col. (36) Durán J y col. (27) coindicen en su estudio que la mayor incidencia es el 0,64% en España y con una prevalencia de 60% en China. No obstante, los autores Lisowska D y col. (33) Delgado (37) Rodríguez (38) establecieron que su prevalencia fue de 67% en Canadá y una incidencia de 10% en España. Además, los investigadores Calatayud L y col. (39) Yousseph T y col. (32) Martínez (28) coindicen en que los pacientes presentaron incidencia del 40% en España y su prevalencia fue de 60%. Por último, los investigadores Martín (40) Izquierdo y col. (42) Salmeron y col. (43) Alejandro y col. (44) demostraron en su investigación y una alta prevalencia de 69.71% en Peru. Cabe mencionar que en la actualidad, tiene una distribución mundial con una prevalencia que varía, pero de acuerdo a los países estudiados existe una alta prevalencia que se aproxima al 60% de los recién nacidos vivos.
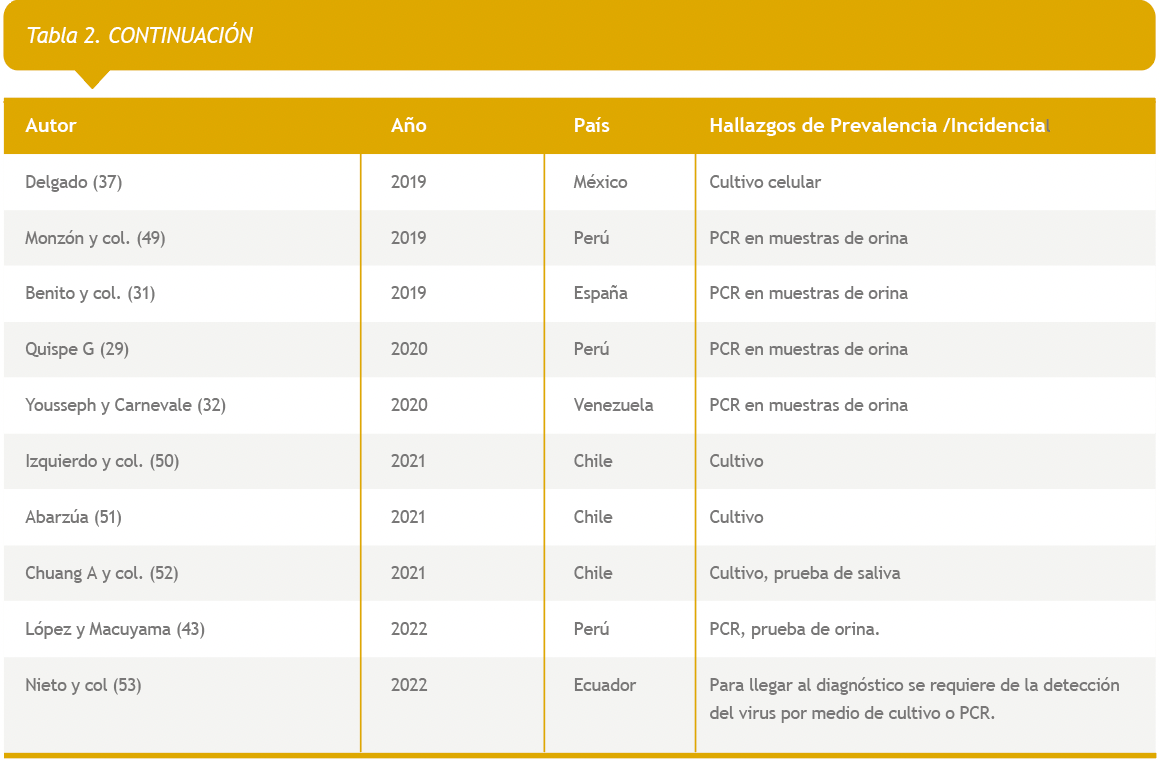
Con relación a los métodos de diagnósticos se han establecido diferentes alternativas serológicas, en los artículos seleccionados se evidencio que los métodos de detección más utilizados fue el PCR y cultivo, tal como lo corrobora los investigadores Chaverri (46) Peinado (47) Lisowska y col. (33) coinciden que el método más viable es el PCR en muestras de orina. No obstante Casanovas y col. (45) no coincide con los anteriores investigadore y considera que mejor método diferencial con los marcadores ecográficos de afectación; están presentes en 10-15% de los fetos infectado. Sin embargo, Gómez I y col. (48) Delgado (37) Monzón y col. (49) Benito y col (31) consideraron que métodos más aplicados es la detección del DNA viral con sistema automatizado copias genoma/mL. Por último, los autores Abarzúa (51) Chuang A y col. (52) López y Macuyama (43) Nieto P y col. (53) documentaron en su estudio que para llegar al diagnóstico se requiere de la detección del virus por medio de cultivo o PCR. En este estudio fue evidente que el método de detección es el cultivo y el PCR en muestras de orina, tal como lo refiere los autores, también en este estudio también se comprobó que la técnica de la reacción en cadena de la polimerasa es la más utilizada.

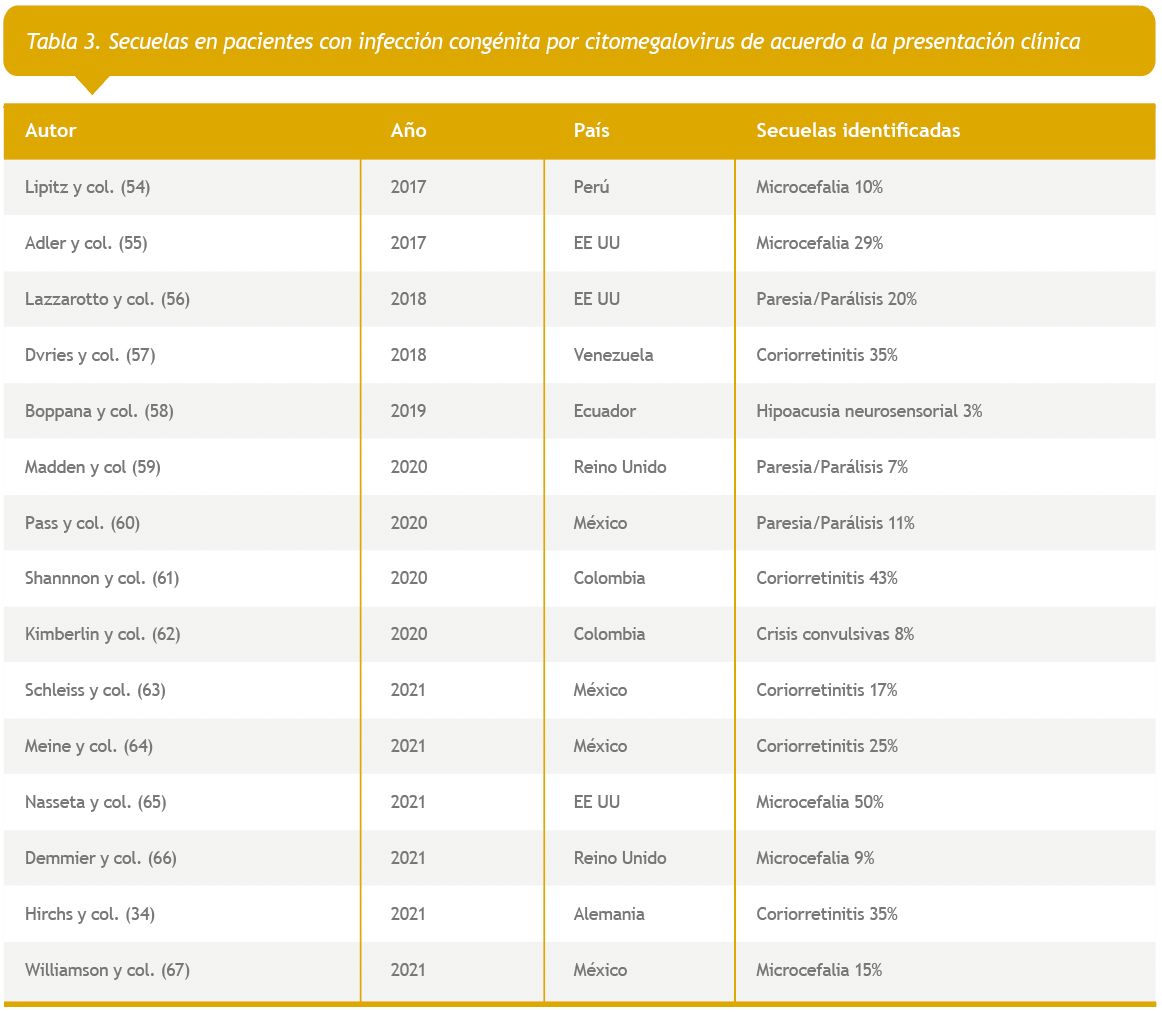
Al documentar las secuelas en pacientes con infección congénita por citomegalovirus, en los artículos seleccionados se evidenciaron que el mayor porcentaje fue 50% en microcefalia y el menor porcentaje fue 7% en paresia/parálisis, tal como lo corrobora los investigadores Lipitz y col. (54) Adler y col. (55) Nasseta y col. (65) Demmier y col. (66) Williamson y col. (67) coindicen en su estudio que la mayor secuela es la microcefalia con un 40%. Si embargo los autores Lazzarotto y col. (56) Madden y col. (59) Pass y col. (60) no coinciden con los anteriores autores y consideraron que las mayores secuelas es la paresia/parálisis con el 11% e hipoacusia neurosensorial con el 3%. No obstante, los autores Boppana y col. (58) Kimberlin y col. (62) coindicen en la investigación que las mayores secuelas son crisis convulsivas con el 8%. Es de gran importancia destacar que las secuelas más frecuentes se encontró microcefalia, Coriorretinitis y crisis convulsivas, se recomienda por ello que la detección sea temprana para evitar los efectos negativos más críticos, considerándose como un problema de salud pública. En conjunto de todo lo analizado en este estudio se recomienda fortalecer las investigaciones a nivel mundial el conocimiento local de cada una de la circulación del citomegalovirus en embarazadas para poder implantar programas de prevención en esta población de riesgo.
Conclusiones
Se concluyó que existe una alta prevalencia que oscila entre los 60 a 70% en diferentes países como Perú, China, Canadá, México, Venezuela, Argentina, por otro lado, la incidencia oscila entre los 35 a 40% en España, Perú y Chile.
Definitivamente la detección serológica de anticuerpos es muy limitada para el diagnóstico por lo tanto se deben utilizar alternativas de biología molecular donde ponen en evidencia o se detecta directamente el número de partículas virales o el antígeno viral para poder hacerle el diagnóstico confirmatorio.
Una infección congénita por citomegalovirus debe ser detectada lo más tempranamente posible a fin de evitar secuelas como la documentada en la presente investigación como fueron microcefalia, coriorretinitis, crisis convulsivas, paresia/parálisis e hipoacusia neurosensorial.
Agradecimientos: Le agradezco a Dios, mi familia y al departamento de posgrado por la apertura de esta maestría y a mis docentes, quienes con sus esfuerzos trasmitieron los conocimientos para formarme como magister en el ámbito de salud, para ponerlos en práctica y poder servir a la comunidad en general.
Referencias Bibliográficas
1. Rawlinson WD, Boppana SB, Fowler KB, Kimberlin DW, Lazzarotto T, Alain S, et al. Congenital cytomegalovirus infection in pregnancy and the neonate:consensus recommendations for prevention, diagnosis, and therapy. Lancet Infect Dis. 2017; 17(e177-88 ).
2. Leruez-Ville M, Magny JF, Couderc S, Pichon C, Parodi M, Bussieres L, et al. Risk factors for congenital cytomegalovirus infection following primary and nonprimary maternal infection:a prospective neonatal screening study using polymerase chain reaction in saliva. Clin Infect Dis. 2017; 65(398-404 ).
3. Foulon I, De Brucker Y, Buyl R, Lichtert E, Verbruggen K, Pierard D, et al. Hearing loss with congenital cytomegalovirus infection. Pediatrics. 2019; 144(e20183095).
4. Zuhair M, Smit GSA, Wallis G, Jabbar F, Smith C, Devleesschauwer B, et al. Estimation of the worldwide seroprevalence of cytomegalovirus:a systematic review and meta-analysis. Rev Med Virol.. 2019; 29:e2034.
5. Mussi-Pinhata MM YAADDGFKBSea. Seroconversion for cytomegalovirus infection during pregnancy and fetal infection in a highly seropositive population:The BraCHS Study“. J Infect Dis. 2018; 218(1200-4).
6. Ronchi A, Shimamura M, Malhotra P S, Sánchez P J. Encouraging postnatal cytomegalovirus (CMV) screening: the time is NOW for universal screening! Expert. Rev Anti Infect Ther. 2018; 15 (5): 417-9. doi:10.1080/14787210.2017.1303377.
7. Hilditch C, Liersch B, Spurrier N, Callander E J, Cooper C, Keir A K. Does screening for congenital cytomegalovirus at birth improve longer term hearing outcomes?. Arch Dis Child.. 2018; 103 (10): 988-92..
8. Grosse S D, Dollard S C, Kimberlin D W.. Screening for congenital cytomegalovirus after newborn hearing screening: What comes next?. Pediatrics. 2017; 139 (2). e20163837.
9. Chuang Chuang Á RHHZBÚLCMVLLPLGMCBETICG. Cribado de infección congénita por citomegalovirus en recién nacido de alto riesgo. Rev Chilena Infectol. 2021;: p. 38(1):45-53.
10. Rawlinson W D, Boppana S B, Fowler K B, Kimberlin D W, Lazzarotto T, Alain S, et al. Congenital cytomegalovirus infection in pregnancy and the neonate: consensus recommendations for prevention, diagnosis, and therapy.. Lancet Infect Dis.. 2017; 17 (6): e177.
11. Vancor E, Shapiro E D, Loyal J.. Results of a targeted screening program for congenital cytomegalovirus infection in infants who fail newborn hearing screening.. J Pediatric Infect Dis Soc.. 2019; 8 (1): 55-9..
12. Tanimuray K, Yamada H. Posibles biomarcadores para predecir la infección congénita por citomegalovirus. Departamento de Obstetricia y Ginecología, Facultad de Medicina de la Universidad de Kobe, Kobe 650-0017, Japón. 2018;: p. 19 (12), 3760.
13. Allen AA,BAF,yGdEdlIpCdlSEdIP. Revisión y recomendaciones sobre la prevención, diagnóstico y tratamiento de la infección posnatal por citomegalovirus. In Anales de Pediatría. 2018;: p. (Vol. 74, No. 1, pp. 52-e1).
14. Olivas Mazón R,&SVMP. Infección neonatal por citomegalovirus. Comunicación de un caso y revisión. Zaguan.unizar. 2018;: p. 2(7).
15. Pinillos Pisón R,LCMT,LPJ,PDR,LHM,MSA,&PSJL. Infección congénita por citomegalovirus. Revisión de nuestra experiencia diagnóstica de 18 años. Rev. neurol. 2019;: p. 349-353.
16. Baquero-Artigao F,&GdedlicpcdlSEdIP. Documento de consenso de la Sociedad Española de Infectología Pediátrica sobre el diagnóstico y el tratamiento de la infección congénita por citomegalovirus. In Anales de Pediatría. 2019;: p. (Vol. 71, No. 6, pp. 535-547).
17. Yukatorii , Yoshida S, Yanase Y, Mitsui T, Horiba K, Okumura T, et al. Cribado serológico de inmunoglobulina M e inmunoglobulina G durante el embarazo para predecir infección congénita por citomegalovirus. BMC Parte de la naturaleza de Springer. 2019;: p. 205.
18. ?AH?NER F. Konjenital Sitomegalovirüs Enfeksiyonlar?n?n Tan? ve Yönetiminde Güncel Yakla??mlar ve Türkiye’deki Durum. Mikrobiyoloji Bülteni. 2020;: p. 54(1), 171-190.
19. Gail J, Harrison D, Miller JA. Estado inmunológico del citomegalovirus materno y resultados de pérdida auditiva en descendientes infectados con citomegalovirus congénito. PlosOne. 2020.
20. Navas RC,&GJC. Infección congénita por citomegalovirus: la gran desconocida.. SEMERGEN-Medicina de Familia. 2020;: p. 37(10), 549-553.
21. Ssentongo P, Hehnly C, Birungi P, otros y. Carga de infección congénita por citomegalovirus y factores de riesgo epidemiológicos en países con tamizaje universal. Red Jama Abierta. 2021;: p. 4(8):e2120736.
22. Choi R, Sukjung L, Gon Lee S, Hee Lee E. Seroprevalencia de CMV IgG e IgM en mujeres coreanas en edad fértil. Revista de análisis de laboratorio clínico. 2021;: p. Volumen 35, Número 4e23716.
23. Jeng J, Elwin A, Omarsdottir S, Aquilano G, Vanpee M, Nemeth A, et al. Alta tasa de detección de citomegalovirus en recién nacidos prematuros colestásicos. Frente. Pediatría Sec. Gastroenterología, Hepatología y Nutrición Pediátrica. 2021.
24. Walsh H, Zuwala J, Cazadory J, Oh Y. Citomegalovirus congénitos y virus de la inmunodeficiencia humana: efectos en el desarrollo de la audición, el habla y el lenguaje, y los resultados clínicos en niños. Secc. Niños y Salud-Frente. Pediatría. 2021.
25. Puhakka L, Lappalainen M, Lonnqvist T, Boppana S, saxen h, Niemensivu R. Hearing outcome in congenitally CMV infected children in Finland –. International Journal of Pediatric Otorhinolaryngology. 2022;: p. 156.
26. Yuehuang , Jiabao , Wang , Yu , QiaoqiaO , Guo , et al. Anticuerpos IgG maternos preexistentes como factor protector contra la infección congénita por citomegalovirus: un estudio de cohorte prospectivo madre-hijo. eBioMedicine. 2022.
27. Durán J y col. Cribado de Citomegalovirus en mujeres embarazadas. Revista Universitaria con proyección científica, académica y social.. 2018; 11(39.
28. Martinez E. Efectos de la infección por Citomegalovirus durante la etapa. UNAN. 2020;(http://riul.unanleon.edu.ni:8080/jspui/bitstream/123456789/8132/1/245244.pdf).
29. Quispe G. Factores de riesgo clínicos, asociados con la ocurrencia de infección congénita por citomegalovirus (cCMV) en mujeres embarazadas durante el periodo 2015 – 2019. Universidad Científica. 2020; 1271(https://repositorio.cientifica.edu.pe/handle/20.500.12805/1271).
30. Escobar Castellanos M, de la Mata Navazo S, Carrón Bermejo M, García Morín M, Ruiz Martín Y, Saavedra Lozano J, Miranda Herrero MC, Barredo Valderrama E, Castro de Castro P, Vázquez López M. Association between neuroimaging findings and neurological sequelae in patients with congenital cytomegalovirus infection.. Neurologia (Engl Ed).. 2019 ; 8:S0213-4853(19)30012-X. (doi: 10.1016/j.nrl.2018.11.003. Online ahead of print.).
31. Benito J y col. Detección de la infección por citomegalovirus congénito en neonatos que no pasan el cribado auditivo universal.. ORL. 2019; 10(4)(https://revistas.usal.es/cinco/index.php/2444-7986/article/view/orl.21117).
32. Yousseph, Y., y Carnevale, M. Perfil clínico de la infección congénita por Citomegalovirus. Boletín Médico De Postgrado,. 2020; 34(1), 13-18. (Recuperado a partir de https://revistas.uclave.org/index.php/bmp/article/view/2512).
33. Lisowska D y col. Cytomegalovirus infection. Portal de Búsqueda de la BVS Ecuador. [Online]. 2018.
34. Hirsch Adler A. Valores de la ética de la investigación en opinión de académicos de posgrado de la Universidad Nacional Autónoma de México. Revista de la educación superior. 2019; 48(192): 49-66.
35. Noris E y col. Déficit inmunológico en niños con retardo de desarrollo psicomotor por infección ngénita por citomegalovirus.. Revista Cubana de Hematología, Inmunología y Hemoterapia.. 2017.
36. XU Wen-Fang , YUAN Tian-Ming. Una revisión sobre la prevención y el tratamiento de lainfección congénita por citomegalovirus en madres y bebés.. Chinese Journal Of Contemporany Pedriatrics.. 2018; 20(109.
37. Delgado R. Asociación entre infección por citomegalovirus y displasia broncopulmonar en prematuros. Uaslp. 2019; 73(109(http://repositorioinstitucional.uaslp.mx/xmlui/handle/i/7310).
38. Rodríguez R. Actualización clínica y epidemiológica de la infección por citomegalovirus humano. Utalca. 2020; http://dspace.utalca.cl/handle/1950/12439.
39. Calatayud L y col. Hipoacusia en niños con infección sintomática por citomegalovirus congénito. Zaguan. 2020; https://zaguan.unizar.es/record/110958#.
40. MArtín Y. APROXIMACIÓN DIAGNÓSTICA A LA INFECCIÓN POR CMV. AEPap. 2022; 1(https://www.aepap.org/sites/default/files/documento_cmv_2022.pdf).
41. Izquierdo G y col. Recomendaciones para el diagnóstico y manejo de la infección por citomegalovirus en la mujer embarazada y el recién nacido. Revista Chilena de infectología. 2021; 38(6)(https://www.scielo.cl/scielo.php?pid=S0716-10182021000600824&script=sci_arttext&tlng=pt).
42. Salmeron L y Barrenechea G. Estimation of the prevalence of congenital cytomegalovirus infection and maternal seroprevalence in Tucumán. Revista Argentina de Salud Pública. 2021; 13, p. 61-70. ISSN 1852-8724.(http://www.scielo.org.ar/scielo.php?pid=S1853-810X2021000100061&script=sci_abstract&tlng=en).
43. Lopez C y Macuyama D. PREVALENCIA DEL CITOMEGALOVIRUS EN PACIENTES QUE ACUDEN AL LABORATORIO DEL HOSPITAL III IQUITOS ESSALUD DE ENERO A DICIEMBRE DEL 201. Universidad Científica del Perú. 2022; 17(22)(http://repositorio.ucp.edu.pe/handle/UCP/1722).
44. Alejandro J y col. Infección por citomegalovirus en el embarazo: factores de riesgo, diagnóstico y prevención.. Revista Científica Arbitrada Multidisciplinaria PENTACIENCIAS – ISSN 2806-5794.. 2023; 5(1), 307–323.( Recuperado a partir de http://editorialalema.org/index.php/pentaciencias/article/view/448).
45. Casanovas A y col. Management of Cytomegalovirus Infections and Herpes Simplex Virus in Pregnant Women and Newborns. Revista Cubana de Obstetricia y Ginecología. 2017;: p. 42(1). http://scielo.sld.cu/scielo.php?pid=S0138-600X2016000100012&script=sci_abstract&tlng=en.
46. Chaverri G. CITOMEGALOVIRUS EN EL EMBARAZO. REVISTA MEDICA SINERGIA. 2017;: p. 1(6). file:///C:/Users/HP/Downloads/Dialnet-CitomegalovirusEnElEmbarazo-7070348.pdf.
47. Peinador M. APROXIMACIÓN DIAGNÓSTICA A LA INFECCIÓN POR CMV. AEPAP. 2022;: p. https://www.aepap.org/sites/default/files/documento_cmv_2022.pdf.
48. Gómez I y col. INFECCIÓN CONGÉNITA POR CMV. Arrixaca. 2019; 34(http://www.ginecologicamurciana.es/files/XXIX/Poster%20XXIX/HCUVA%2034.pdf).
49. Monzón E y col. Citomegalovirus y gestación. Reporte de un caso en gestación gemelar. Revista Peruana de Ginecología y Obstetricia. 2019; 65(1)(http://www.scielo.org.pe/scielo.php?pid=S2304-51322019000100015&script=sci_arttext).
50. Izquierdo G y col. Recomendaciones para el diagnóstico y el manejo de la infección por citomegalovirus en la mujer embarazada y el recién nacido. Revista chilena de obstetricia y ginecología. 2021; 86(6 Paginas 591 – 622).
51. Abarzúa F. Infección perinatal por citomegalovirus. Revista chilena de obstetricia y ginecología. 2021; 86(6)(https://www.scielo.cl/scielo.php?pid=S0717-75262021000600503&script=sci_arttext&tlng=en).
52. Chuang A y col. Cribado de infección por citomegalovirus congénito en recién nacidos de alto riesgo. Revista chilena de infectología. 2021; 38(1)(https://www.scielo.cl/scielo.php?pid=S0716-10182021000100045&script=sci_arttext&tlng=en).
53. Nieto P y col. CITOMEGALOVIRUS NEONATAL. Ateneo. 2022; 24(1)(http://colegiomedicosazuay.ec/ojs/index.php/ateneo/article/view/176).
54. Lipitz y col. Vena Umbilical derecha extra- hepática presistente. Reporte de caso. Avances en biomedicina. 2017;: p. https://dialnet.unirioja.es/servlet/articulo?codigo=6139122.
55. Adler y col. Preventing Congenital Cytomegalovirus Infection. Clinical Pediatrics. 2017;: p. https://journals.sagepub.com/doi/abs/10.1177/0009922817724400?journalCode=cpja.
56. Lazzarotto y col. Congenital cytomegalovirus, parvovirus and enterovirus infection in Mozambican newborns at birth: A cross-sectional survey. Plos One. 2018;: p. https://journals.plos.org/plosone/article?id=10.1371/journal.pone.0194186#abstract0.
57. Dryies y col. PERFIL CLÍNICO DE LA INFECCIÓN CONGÉNITA POR CITOMEGALOVIRUS. Boletín Médico de Postgrado 2018; 34(1): 13-18. ISSN: 0798-036. 2018; 34(1)(file:///C:/Users/HP/Downloads/2512-Texto%20del%20art%C3%ADculo-2520-1-10-20200302.pdf).
58. Rawlinson Wy col. Congenital cytomegalovirus infection in pregnancy and the neonate: consensus recommendations for prevention, diagnosis, and therapy. Lancet Infect Dis. 2017; 17 (6): e177.
59. Madden C y col. Audiometric, clinical and educational outcomes in a pediatric symptomatic congenital cytomegalovirus (CMV) population with sensorineural hearing loss. International Journal of Pediatric Otorhinolaryngology. 2020; 69(9).
60. Pass R y col. Congenital cytomegalovirus infection following first trimester maternal infection: Symptoms at birth and outcome. J ClinVirol. 2017;: p. 35:216-20..
61. Shannon y col. Congenital Cytomegalovirus Infection. Journal List. 2020; 221(1)(https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8453618/).
62. Rawlinson W y col. Congenital cytomegalovirus infection in pregnancy and the neonate:consensus recommendations for prevention, diagnosis, and therapy. Lancet Infect Dis. 2017; 17(e177-88.).
63. Schleiss M. Congenital cytomegalovirus infection: update on management strategies. Curr Treat Options Neurol. 2021; 10(3)(doi: 10.1007/s11940-008-0020-2. ).
64. Meine y col. Eomyids from the Ribesalbes-Alcora Basin (Early Miocene, Iberian Peninsula) and their biostratigraphic and palaeoecological implications. Rivista Italiana di Paleontologia e Stratigrafia. 2021; 2039-422(https://ri.conicet.gov.ar/handle/11336/149163).
65. N.Loundon. Sorderas unilaterales infantiles. EMC – Otorrinolaringología. 2022; 51(1).
66. Sommier y col. An Overview of Cytomegalovirus Infection in Pregnancy. MPDI. 2021; 249(file:///C:/Users/HP/Downloads/diagnostics-12-02429-v2.pdf).
67. Williamson y col. Infección congénita por citomegalovirus: la gran desconocida. Formación continuada. 2021; 10(https://www.elsevier.es/es-revista-medicina-familia-semergen-40-articulo-infeccion-congenita-por-citomegalovirus-gran-S1138359311003480).
68. Pass RF FKBSBW,SS. Congenital cytomegalovirus infection following first trimester maternal infection: Symptoms at birth and outcome. J ClinVirol. 2017;: p. 35:216-20..
69. Kimberlin D,&JP. 2022.
70. Lopez Diaz C,&MD. e UNIVERSIDAD CIENTÍFICA DEL PERÚ. PREVALENCIA DEL CITOMEGALOVIRUS ENPACIENTES QUE ACUDEN AL LABORATORIO DEL HOSPITAL III IQUITOS ESSALUD DE ENERO A DICIEMBRE DEL 2019. 2022.
71. Zambrano Mendoza AB. nmunidad a Citomegalovirus e Infección Activa en Embarazadas: Factores de Riesgo y Consecuencias. 2020.
72. Mileidy Egleet Mejias Quintero, José María Huertas González & Haidar Salem Salem. Citomegalovirus y embarazo: reporte de dos casos clínicos. Revista Peruana de Ginecología y Obstetricia. 2016; 62(1).
73. F.Kieffer & A.Renault. Fetopatías infecciosas. EMC – Tratado de Medicina. 2020; 24(3).
74. Jaramillo, A; Torres, V; Llano, Y; Arias, J & Suárez, J. Etiología y consideraciones en salud de la discapacidad visual en la primera infancia: revisión del tema. Revista mexicana de oftalmología. 2022; 96(1).
75. Martínez, M; Pacheco & Canet T. Programas de detección precoz de la hipoacusia infantil en España: estado de la cuestión. Acta Otorrinolaringológica Española. 2021; 72(1).
76. MacherabV; BaudouinaA.Maisina; T.KwonaM.Peycelonc;.DahmanidJ.NaudineJ & HoganaG.Deschênes. Trasplante renal pediátrico. EMC – Pediatría. 2022; 57(1).
77. L.Pepin-PugetacC.Drobacheff-ThiébautbM.SamimidA.TouzédQ.LepilleracF.Aubinbe. Exámenes virológicos útiles en dermatología. EMC – Dermatología. Noviembre; 54(4).






