
Cadena de Frío para Ensayos Clínicos
MSc. Leslie Pérez Ruiz (1), Daymys Estévez Iglesias (2), Yoisbel Gastón Moreno Bermúdez (3)
(1) Lic. en Ciencias Farmacéuticas. Profesor Auxiliar, Investigador Agregado
(2) Técnica en Farmacia
(3) Técnica en ATM. Dirección de Investigaciones Clínicas del Centro de Inmunología Molecular (CIM), Cuba.
Adaptado por: Bioquímica Griselda Basile
Maestrando en Ingeniería en Calidad
Presentación
Dentro de la Dirección de Investigaciones Clínicas del Centro de Inmunología Molecular (CIM) se encuentra el grupo de Organización de la Conducción de Ensayos Clínicos y Farmacia. Entre las tareas asignadas al mismo, está la distribución de los productos de investigación y vacunas a todos los sitios del país involucrados, el mismo necesita de una adecuada conservación en frío, por lo que se ha diseñado este manual práctico para asegurar un óptimo manejo de los productos a lo largo de su vida útil.
En este monográfico, se alude a los recursos, métodos y materiales necesarios para el control de la cadena de frío, haciendo mención a los niveles de aplicación y protocolos de actuación en caso de su alteración.
La intención es que se convierta en un valioso instrumento de trabajo para todos aquellos profesionales que trabajan con productos de conservación en frío, puesto que el éxito y la calidad de los ensayos clínicos, dependen en gran medida, del grado de asunción de los postulados que se recogen en este documento
Prólogo
La Logística de las vacunas se introdujo en la década de los ochenta a través del Programa Ampliado de Inmunización (EPI) promovido por la OMS/OPS. En 1990, la OMS/UNICEF incorporó al EPI el grupo TECHNET (Technical Network for Logistic in Health), formado por expertos en logística sanitaria, con la finalidad de establecer a nivel mundial las directrices técnicas relativas a la planificación y gestión de sistemas logísticos, integrando plenamente la logística en los programas de inmunización.
La idea básica de aplicar un sistema logístico en la cadena de frío es la mejorar la calidad, entendida como el cumplimiento de las necesidades del usuario, con la máxima eficiencia del proceso.
Dadas las características de labilidad de las vacunas y de especímenes de estudio como muestras de sangre, suero, mucosas, etc., siendo productos que pierden características importantes para su función o estudio desde su fabricación u obtención, se debe asegurar que lleguen al usuario en un estado óptimo para su utilización, para lo que es importante disminuir al mínimo aquellos factores que pueden reducir o impactar de manera negativa en su calidad.
Este monográfico va dirigido a aquellos profesionales que interactúan con los productos termolábiles en su actividad profesional. Esperamos que esta herramienta ayude a los diferentes profesionales a conocer con mayor profundidad y poner en práctica aspectos de suma importancia en la logística de la cadena de frío, y que ello sirva para aumentar la calidad en la logística de estos materiales.
Introducción
Las vacunas y/o especímenes de muestras clínicas son materiales termolábiles y para garantizar su estabilidad química precisan mantener la cadena de frío, para ello, hay que impulsar y garantizar los procesos que configuran esta, prestando especial importancia a los factores que pueden ocasionar su ruptura.
Aunque actualmente disponemos de productos seguros y eficaces, ello no garantiza la efectividad de los productos y/o resultados, ya que la estabilidad puede verse afectada por múltiples factores, como la temperatura, la luz, el transporte, la conservación, etc.
Por tanto, por el carácter termosensible de los mismos, se hace necesario que su conservación óptima esté entre +2 y +8 ºC, pudiéndose verse afectada la eficacia del producto cuando se sobrepasan los límites de estabilidad mencionados.
En nuestro ámbito, que a priori, cuenta con todos los medios necesarios y suficientes para garantizar el proceso de calidad en la cadena de frío, es preocupante, ver que en algunas ocasiones existan serios problemas durante el almacenamiento y manipulación de las vacunas en sitios de investigación, así como, serias deficiencias en el nivel de formación de los profesionales y responsables de la cadena de frío.
Teniendo en cuenta todos los procesos que intervienen en la logística de la cadena de frío, así como, las dificultades presentadas en el mantenimiento de la misma, consideramos necesario la realización de un protocolo que homologue los diferentes procesos que intervienen en la logística de la misma.
Uno de los objetivos de esta monografía es explicitar las actividades de cada uno de los elementos que intervienen en la cadena de frío, tales como: personal relacionado, forma de la recepción de los materiales, sistema de almacenamiento, conservación y transporte de las mismas.
La cadena de frío. Concepto
El término de logística, fue definido en 1836 en el campo militar. Desde entonces este concepto ha ido evolucionando y se ha ido incluyendo en diferentes campos, entre ellos el de la salud. En los años ochenta, la OMS introduce la logística en el campo de las vacunas, a través del Programa Ampliado de Inmunización (PAI). Los procesos implicados en la logística de las vacunas, van desde su fabricación, hasta su distribución, almacenamiento, administración al usuario y eliminación de las vacunas caducadas. Este proceso, con los cuidados propios en todos los puntos de su manipulación se adapta a los cuidados necesarios que deben tenerse en cuenta para la logística de especímenes de estudio intra-laboratorios.
La cadena de frío puede definirse como el conjunto de condiciones, actividades o elementos necesarios que permiten conservar a una temperatura controlada un producto biológico o producto termolábil desde el momento de su fabricación hasta el de su utilización en el lugar de administración.
El objetivo fundamental de una cadena de frío es el de mantener una temperatura adecuada y constante en cada uno de los eslabones que la componen, para asegurar la perfecta conservación de los componentes que constituyen los productos. Por ello, se deben inimizar y controlar los puntos críticos térmicos, ya que una alteración térmica inadecuada puede provocar alteraciones acumulativas consiguiendo que, al final de la cadena, el fármaco pueda encontrarse finalmente en un estado alterado.
Está compuesta clásicamente por dos partes:
Cadena fija, lugar donde se almacenan las muestras hasta su utilización, representada (en nuestro caso) por las cámaras frías y refrigeradores y la cadena móvil, compuesta por bolsos termos o neveras portátiles y los acumuladores de frío que son utilizados para el transporte. Es preciso señalar que este concepto ha ido evolucionando a lo largo del tiempo y con el fin de optimizar la eficacia y la eficiencia ha sido preciso contemplar una planificación operativa que permita garantizar la calidad en todos los procesos que intervienen. Esta planificación es la que se denomina logística de la cadena de frío.
En el mantenimiento de la cadena de frío, es preciso destacar dos factores importantes, la temperatura y el tiempo. A mayor aumento de uno y de otro, mayor deterioro del material biológico. La eficacia de una muestra que se haya perdido por el calor o el frío no se recupera por almacenarla de nuevo a la temperatura correcta.
Como norma general existen dos rangos de temperaturas que interesan. Uno de ellos es la refrigeración y el otro el de congelación.
Refrigeración: rango de temperatura entre 0º C y 8º C, preferentemente entre +2º C y +8 º C. Para su control se prefiere mantener el refrigerador en +4 º C.
Congelación: rango de temperatura entre 0º C y -20º C.
Por tanto, el carácter termosensible de los materiales biológicos, hace necesaria su conservación entre +2 y +8º C, y se puede comprometer su eficacia si se producen errores durante el transporte, almacenamiento y manipulación, siendo imprescindible una correcta logística de la cadena de frío. Por ejemplo: Chen, en 1990, argumentaba que la existencia de deficiencias en el mantenimiento de la cadena de frío puede ser considerada como una de las cinco posibles causas del brote de difteria en la antigua Unión Soviética en 1990; y más recientemente Gold en Australia detectó un incremento considerable de los costes de una campaña de vacunación de adultos frente a tétanos y difteria, debido a la congelación de los preparados por un incorrecto almacenamiento de los mismos.
Para que el mantenimiento de la cadena de frío sea operativo es necesario que los profesionales implicados en sus distintas fases: recepción, almacenamiento, transporte y administración, tengan una formación adecuada sobre la termolabilidad de los productos que manipulan.
Conservación de productos biológicos
La mayoría de los productos elaborados en el Centro de Inmunología Molecular (CIM) son vacunas. Las vacunas, como otros productos biológicos y termolábiles, sufren un deterioro y degradación acelerados por efecto del calor, con la consiguiente destrucción del principio activo, antígeno inmunizante o analito objeto de estudio en muestras derivadas intra-laboratorios. Esta degradación sucede como un proceso natural, sin embargo, existe la posibilidad de postergarla o detenerla por un determinado tiempo mediante la aplicación de frío. Este es el motivo por el que las vacunas deben de ser conservadas a temperaturas frías, estables y adecuadas al tipo de vacuna en función de los elementos constitutivos de cada una, tales como los especímenes de materiales biológicos que deben conservar sus características físicas, químicas y biológicas para un correcto estudio.
Elementos de la cadena de frío
Como consecuencia de la composición biológica de los materiales a los referidos en esta monografía, requieren unas condiciones especiales de conservación, debiendo permanecer en todo momento dentro de un rango determinado de temperaturas que, en general, está comprendido entre +2ºC y +8ºC. En definitiva, son productos denominados comúnmente como termolábiles ya que temperaturas superiores a dicho rango pueden producir la inactivación o pérdida de actividad de la vacuna o analito de estudio y temperaturas inferiores pueden llegar a congelarla, produciendo una pérdida total de actividad de los mismos.
Para conseguir que este rango de temperatura no se vea alterado en ningún momento de la vida de los productos biológicos, es decir, hasta su empleo o estudio, es para lo que se pone en marcha el denominado Control de la Cadena de Frío.
Se denomina cadena o red de frío al sistema de conservación y distribución a temperatura controlada de las vacunas y otros productos termolábiles, permitiendo conservar su eficacia desde su salida del laboratorio hasta el lugar donde se va a efectuar la vacunación o análisis de las muestras. Las actividades y recursos necesarios para desarrollar una logística adecuada se
deberán adaptar a cada una de las fases de la cadena de frío. Podemos reagrupar los recursos en:
- Recursos materiales
- Recursos humanos
Recursos materiales de la cadena de frío
Existen en el mercado gran diversidad de artículos para el transporte, almacenaje y distribución de las vacunas. Por esta razón es importante antes de adquirir cualquiera de ellos, hacer un estudio de las necesidades y adaptar los elementos a éstas. De no ser así, puede ocurrir, por ejemplo, que al comprar un refrigerador, este no tenga un congelador para los acumuladores o en su defecto poseer un freezer, también puede suceder, que disponiendo de una gran cámara fría, no se disponga de termógrafo o que la capacidad de la cámara no sea la adecuada al volumen medio de almacenaje. Por tanto, la elección del equipo adecuado estará en función de la fase de la cadena de frío y el nivel de aplicación de la logística, es decir, dependiendo de si se trata de un almacén (cámara fría donde están los productos de ensayos clínicos), del punto de distribución (Departamento de Clínica), durante la transportación o en el sitio deinvestigación.
Cámaras frías: Se emplearán en aquellos casos en los que el volumen a almacenar es elevado. La fiabilidad y eficacia de las mismas debe ser óptima y tener como características generales: Fácil acceso. Debe ubicarse en un área en la que puedan desarrollarse otras actividades como el embalaje, carga y expedición de los materiales biológicos.
Deberá estar conectada a un equipo electrógeno y, al mismo tiempo, estar conectada a la red directamente sin derivaciones.
Deberá disponer de un termostato que será regulado a la temperatura requerida para los materiales a refrigerar, mostrando un registro continuo de la temperatura.
Debe poseer alarma visual y sonora.
Refrigeradores: El refrigerador será el elemento indicado cuando no es requerida una gran capacidad de almacenamiento. Se aconsejan refrigeradores que aseguren el mantenimiento de la temperatura entre los +2ºC y los +8ºC. Dado que la inestabilidad de los mismos es superior al de las cámaras frías, se aconseja mantener el refrigerador entre +2ºC y +4ºC, para evitar los posibles cambios por ganancias de calor por contacto, sobrecarga o apertura de sus puertas. En caso de que el refrigerador no disponga de indicador de temperatura, se hace indispensable la colocación de un indicador en la parte central del mismo.
Los refrigeradores dotados de congelador ofrecen más posibilidades, como el almacenamiento de acumuladores de gran utilidad para el transporte o mantenimiento de la temperatura de los productos termolábiles en caso de cortes eléctricos. Para asegurar el correcto funcionamiento del congelador, hay que asegurar que el espesor del hielo no supere 1cm. En caso de no tener congelador, se debe tener un freezer para mantener la congelación de los acumuladores.
Contenedores de aislamiento térmico, bolsos termos y neveras portátiles: Los contenedores de aislamiento térmico suelen ser de poliestireno o poliuretano y deben adaptarse a la normativa internacional. Este es un material empleado para la distribución de mercancías en frío, y tiene una vida media refrigerante de 50 a 150 horas, siempre que el embalaje, la ubicación y el número de acumuladores de frío sea el adecuado. El uso de estos contenedores es muy importante, no sólo para el transporte de pequeños volúmenes, sino también en situaciones de emergencia, como es el caso de una avería.
Además de las cajas termos, tenemos los bolsos refrigerados, los cuales en nuestro caso se utilizan para distribuir en Ciudad de la Habana. A los mismos se les adiciona refrigerante teniendo en cuenta la cantidad de vacuna a transportar, la distancia y tiempo de transportación.
En caso de rotura del refrigerador son útiles las neveras portátiles, además de utilizarse para la transportación. Las características de una nevera portátil según la OMS deberían ser:
- La capacidad de almacenamiento está determinada por la cantidad de material biológico a transportar.
- La autonomía debe ser de entre 76-181 horas. Considerando como autonomía el número de horas que el material biológico puede ser mantenido a temperaturas inferiores a los +10ºC después de introducir los acumuladores necesarios.
- El peso deberá ser lo más ligero posible.
- Deberemos seleccionar aquellas neveras que garantizan una mayor duración de conservación con el menor número de acumuladores.
Acumuladores de frío o bolsas ice-packs®: el acumulador térmico es un envase de plástico en forma rectangular ideal para mantener la temperatura de los productos termosensibles entre +2ºC y +8ºC durante el transporte o por una avería del sistema refrigerador.
Sus ventajas son superiores al hielo, dado que evitan aportar humedad al ambiente, y respecto a la nieve carbónica, dado que es considerada producto ADR, materia peligrosa, por lo que es necesario un permiso para su uso en el transporte. En el empleo de los acumuladores deben considerarse una serie de condiciones:
- Los acumuladores de frío o ice-packs® deben conservarse en el congelador para un uso inmediato en caso de necesidad. Según el volumen de acumuladores sería necesario un congelador complementario.
- Los acumuladores de frío o ice-packs® no deben de colocarse de manera irregular sino de manera horizontal para equilibrar el nivel del líquido o gel interior.
- El acumulador deberá congelarse como mínimo durante 48 horas antes de su utilización a una temperatura inferior a -18ºC.
- Antes de emplear los acumuladores, éstos deberán dejarse a temperatura ambiente durante unos 15 minutos para reducir el riesgo de congelación por contacto directo con las muestras biológicas.
- La proporción de acumuladores se establece como el 10% del total de la capacidad del recipiente o caja. Dependerá de las condiciones del transporte como setratará más adelante en el capítulo 4.2.
- La eficacia de los acumuladores dependerá de lascondiciones de su utilización. Si están conservados entre -18ºC y -20ºC, pueden mantener su actividad en una caja isotérmica hasta 48 horas de media. Si las cajas isotérmicas están sometidas a temperatura ambiente, se aconseja, por término medio, su uso un máximo de 8 horas para asegurar la conservación por debajo de los +8ºC.
Controladores de temperatura: El correcto mantenimiento de la temperatura durante el almacenamiento y transporte de las vacunas es una actividad crítica del personal responsable de las mismas. La temperatura debe ser regularmente medida y registrada para asegurar que todos los materiales biológicos se mantienen en condiciones adecuadas y que el equipo refrigerador funciona correctamente. Para comprobar el perfecto funcionamiento de ambas cadenas (fija y móvil), se dispone de controladores de temperatura. Los siguientes son los más empleados:
1. Los termógrafos: son instrumentos que miden la temperatura de forma continua y automática. Pueden registrarla en papel. Permiten analizar con exactitud las oscilaciones sufridas en el interior de las cámaras frigoríficas.
2. Los termómetros: pueden emplearse los de una única lectura que nos informarán sobre la temperatura real de cada momento. Sin embargo, se recomienda que dispongan de indicadores de temperatura máxima y mínima. Este tipo de termómetros posee dos columnas, comunicadas o no, cuya columna de mercurio indica la temperatura real, y unos indicadores ubicados dentro de cada columna señalan las temperaturas máximas y mínimas alcanzadas desde el último ajuste. La máxima temperatura alcanzada nos indicará el impacto de posibles cortes de suministro, y del efecto de abrir y de cerrar la puerta de la nevera. Este tipo de termómetro es el utilizado en los refrigeradores implicados en los ensayos clínicos.
3. Los termómetros de infrarrojos: son muy empleados dada la rapidez con la que realizan la lectura térmica con un cierto margen de error de unos ± 2ºC en algunos modelos. Hay que tener presente que informan de la temperatura superficial de los objetos.
4. Dentro de los termómetros existen los clasificados como Indicadores químicos, los cuales son, en general, productos químicos, que cambian de color en función de la temperatura alcanzada y el tiempo de exposición. Actualmente existe una amplia variedad de indicadores químicos, entre los que destacan:
- Indicadores de congelación: se trata de indicadores de temperatura irreversibles y de un sólo uso que muestran si las vacunas han sido expuestas a temperaturas inferiores a 0ºC. Este sistema, recomendado por la OMS, consiste en una ampolla de vidrio que puede llegar a explotar si la temperatura desciende de los 0ºC durante más de una hora, dejando una marca roja en el soporte de cartón. Un modelo muy es pelado es el 3M Freeze WatchTM.
- Los indicadores de umbral crítico: son aquellos que alertan sobre la exposición por encima de la temperatura deseada.
- Los indicadores de tiempo/temperatura: el modelo más empleado consiste en una tarjeta o etiqueta que monitoriza la cadena de frío. Este indicador dispone de cuatro “ventanas”denominadas A, B, C y D que registran de forma combinada dos variables, la temperatura y el tiempo, en una sola lectura. Este tipo de indicadores se activan al retirar una lengüeta que pone en funcionamiento el sistema. Una franja negra a lo largo de unas numeraciones cambia a color azul de manera irreversible indicando la relación tiempo- temperatura a la que el producto ha sido sometido, siempre por encima del nivel de respuesta establecido por el indicador; por ello, se usarán indicadores apropiados según la temperatura crítica de cada mercancía. De este modo, si el nivel de respuesta del indicador está delimitado en 10-11 ºC, cuando el pocillo adquiere coloración azul indica que la mercancía, en algún momento, ha sido expuesta a temperaturas superiores a 10ºC entre 1-20 horas. Si el viraje alcanza el pocillo 2, la mercancía habrá estado expuesta a temperaturas por encima de los 10ºC durante 30-40 horas, y así para las siguientes numeraciones. Antes de su activación, deben conservarse en frigorífico durante, al menos, 30 minutos antes de activarse a temperatura ambiente. De este modo, evitamos que alguna ventana pueda cambiar. Este modelo es el usado en el transporte de los productos de investigación hacia los hospitales y/o policlínicos implicados en los estudios clínicos, se colocan 2 en cada caja.
Merece la pena mencionar una reciente herramienta recomendada por la OMS para la importación de mercancías en frío. Los termógrafos programables denominados inteligentes, se caracterizan por ser sistemas reutilizables durante la vida de la batería de unos 2 años, e indican el momento y la duración de una violación de la temperatura marcada como deseada.
Los indicadores para acumuladores de frío: se trata de indicadores de temperatura reversibles destinados a evitar la congelación por contacto directo del acumulador. Es un monitor adecuado para el transporte de vacunas altamente sensibles a la congelación. Consiste en una etiqueta que se adhiere a los acumuladores cuando están congelados y se extraen para su uso en el embalaje. El color virará de violeta a amarillo si éste se encuentra a una temperatura inferior a -4ºC. Cuando el acumulador muestra una temperatura superficial superior de 4ºC, el indicador vira de amarillo a violeta y está listo para ser utilizado en el embalaje de las vacunas.
Recursos humanos en la cadena de frío
Todos los expertos coinciden en que un elemento clave para el buen funcionamiento de la logística en la cadena de frío es la figura de un responsable del producto de investigación en cada nivel.
Las obligaciones del mismo, ya sea en el centro promotor o en un sitio de investigación, serían:
- Asegurarse que los productos en investigación sean almacenados y manejados cuidadosamente de forma correcta y segura.
- Estar familiarizado con las normas de conservación y almacenamiento de los mismos.
- Detectar los productos que hayan sido expuestos a temperaturas inadecuadas y pudieran haber modificado sus características físico-químicas.
- Informar a los profesionales que manipulan y administran materiales biológicos sobre las necesidades de almacenamiento y los límites a los que se conservan inalteradas sus propiedades.
- Poner las normas de almacenamiento en la puerta de la cámara fría y/o refrigerador.
- Poner en el lugar de almacenaje el protocolo de actuación para casos en los que se produzca un fallo en el sistema de refrigeración o ante la sospecha de inactivación de las vacunas
La cadena de frío en cada fase
La elevada vulnerabilidad de los materiales biológicos hace que pequeños cambios en su conservación en frío provoquen cambios acumulables que afectarán la calidad de los resultados. Seguramente, el almacenamiento de los productos biológicos abarcará el periodo más prolongado de su vida útil; por lo tanto, un control riguroso y mantenido en este periodo es crucial para asegurar un producto en perfectas condiciones.
Las siguientes recomendaciones son aplicables tanto al centro promotor distribuidor del producto como a los sitios de investigación.
El almacenamiento
Las siguientes sugerencias deben ser regularmente aplicadas para conseguir una rutina adecuada en el manejo de los productos en frío:
- Se debe nombrar un encargado entrenado para el control y almacenamiento de los materiales biológicos.
- En la superficie visible de la puerta de la cámara o del refrigerador, deberán colocarse los teléfonos del servicio de mantenimiento de cada equipo.
- Los productos deberán ser almacenados en una cámara o refrigerador destinado para ello y colocados inmediatamente tras su llegada, manteniendo una temperatura entre los +2ºC y +8ºC. Son preferibles temperaturas entre los 2ºC y 7ºC en el caso de las cámaras frías, ya que la apertura de la misma genera ganancias térmicas. En el caso de los refrigeradores se aconseja mantener la temperatura entre +2ºC y + 4ºC.
- Abrir la puerta tanto de la cámara como del refrigerador sólo lo imprescindible. Esto está indicado especialmente para los refrigeradores, por ello, se aconseja que se dediquen sólo a la conservación de los productos de investigación.
- Controlar dos veces al día, al comenzar y al terminar la jornada laboral, las temperaturas máximas y mínimas de conservación; de este modo conoceremos el intervalo térmico al que han estado expuestas las vacunas y/o materiales biológicos. Para lo anterior tanto en el refrigerador del centro promotor como en los sitios de administración de los especímenes biológicos existe un modelo de control de temperatura creado al efecto.
- Las vacunas no serán dispuestas en los estantes de la puerta.
- Se desarrollará una descongelación y limpieza periódica, para lo cual tiene que haber preparado un refrigerador alternativo. La escarcha y el hielo del refrigerador no deberá alcanzar 1cm de grosor. La acumulación de escarcha reduce la capacidad de enfriamiento del equipo.
- Realizar un procedimiento de rotación de stocks para identificar los tiempos de expiración cuando se trata de vacunas o serotecas.
- Desarrollo estricto del procedimiento a seguir ante un corte del suministro eléctrico.
Instalaciones necesarias
La infraestructura en el control de la cadena de frío supone, en muchas ocasiones, una inversión económica importante. Sin embargo, esto puede garantizarnos no estar expuestos a otras pérdidas económicas y de imagen derivadas de una rotura en la misma.
- Las cámaras deberán de disponer de un registro continuado de la temperatura y de sistemas de alarma luminosa y sonora en caso de detectar registros de temperatura inadecuados. En los refrigeradores, un termómetro de temperaturas máximas y mínimas deberá de ser situado en la parte central del mismo, estando separado de las paredes y salidas de aire.
- La cámara frigorífica deberá situarse alejada de corrientes de aire, de los rayos solares y de fuentes de calor. El refrigerador debe permanecer cerrado y ubicarse en una habitación cerrada.
- No sobrecargar el refrigerador. No sobrepasar el 80% de su capacidad. Tenerlo repleto no es una condición aconsejada. El equipo se verá forzado a trabajar existiendo un peligro más acusado de variaciones térmicas bruscas en el interior del mismo.
- Disponer de suficientes acumuladores para mantener los materiales biológicos en contenedores de aislamiento térmico en situación de avería o falta de suministro eléctrico.
- Disponer de contenedores isotérmicos suficientes/ bolsos termos/neveras portátiles con capacidad suficiente para movilizar de manera urgente las vacunas hacia otra cámara fría o refrigerador en caso de rotura del equipo utilizado normalmente.
En comparación con las cámaras frigoríficas los refrigeradores son mucho más sensibles a los cambios térmicos, a la apertura y cierre de la puerta y a la sobrecarga en el contenido por lo que:
- Deberán mantenerse a una distancia de unos 15 cm de la pared a nivel lateral y posterior. Esto permitirá una emisión de calor más eficaz por parte del sistema de refrigeración, del mismo modo que se evitará el intercambio térmico con elementos cercanos.
- Los refrigeradores con estantes de vidrio están desaconsejados a favor de los estantes metálicos en forma de malla. Los primeros pueden provocar bolsas térmicas cuando se abre o se cierra el frigorífico, ralentizándose el alcance térmico apropiado una vez se cierra la puerta. Así mismo, en el estante superior se provocaría un acumulo de aire más frío que descompensaría la funcionalidad del termostato.
- Debe evitarse colocar los materiales biológicos en los estantes de la puerta, ya que es una zona donde las variaciones térmicas son bruscas y elevadas; además, la humedad ambiental genera condensaciones en la superficie del producto. La zona más recomendada es la parte central y es la zona aconsejada para establecer los medidores de temperatura. Debemos evitar las zonas cercanas a la salida del flujo de aire y los estantes más cercanos al congelador.
- Entre las cajitas que contiene el producto de investigación deberá dejar un espacio entre 2-4 cm para permitir la circulación del aire entre ellos. Es más adecuado disponer los viales en cajas de material plástico que en cajas de cartón. El cartón acumula humedad y actúa como aislante.
El transporte y distribución de los productos en frío
Existen multitud de factores que escapan al control e impactan directamente en la calidad de la conservación del frío. Por este motivo, hay que tener muy presente los factores de riesgo en cada una de las fases que comprende el transporte: desde la propia manipulación de la mercancía durante las cargas y descargas, pasando por el embalaje de la mercancía y su disposición, hasta el funcionamiento del sistema de refrigeración. Igualmente, hay que tener en cuenta toda una serie de parámetros que potenciarán su influencia en la cadena de frío, como la duración del transporte, la velocidad del recorrido y las condiciones externas de temperatura e insolación.
El transporte refrigerado y a temperatura ambiente
De la experiencia tanto propia como revisada sobre el transporte en frío y el transporte a temperatura ambiente se deducen los siguientes aspectos a ser considerados:
- En primer lugar, el departamento de Ensayos Clínicos del centro promotor debe tener presente la disponibilidad de recepción de los materiales biológicos en los diferentes sitios clínicos, por lo que se evitará el envío de producto los viernes y días festivos.
- Adecuar la disposición de los acumuladores con respecto al volumen de especímenes contenidos y el tiempo de llegada a su destino. Los acumuladores no entrarán en contacto directo con los materiales biológicos, para evitar el riesgo de congelación.
- Es conveniente introducir un marcador de tiempo-temperatura (3M Monitor MarkTM), y activarlo antes de cerrar la nevera o caja isotérmica de transporte de las vacunas. Es aconsejable colocar dos indicadores, uno en la parte central y un segundo marcador en un punto alejado de los acumuladores.
- Antes de sellar el embalaje, los espacios sobrantes o muertos de las cajas deben rellenarse de papel de embalar o poliestireno.
- Una vez en el punto de destino, se deberá indicar a la persona que recepcione el envío que en su interior hay material biológico. Para ello, se etiqueta la caja con datos, entre los cuales se aclara que en la nevera va producto de ensayo clínico con necesidad de almacenaje entre +2°C- +8°C.
- El manipulado que sufren las vacunas y/o muestras biológicas susceptibles de análisis para su envío debe realizarse en condiciones de refrigeración. Debemos tener presente que las vacunas muestran una rápida ganancia térmica tras su extracción de las cámaras.
Por ello, tras su recepción en el punto de entrega (en nuestro caso en el Departamento de Asuntos Regulatorios), deberán de ser sometidas nuevamente a refrigeración en el refrigerador donde se almacenarán hasta su salida a los sitios de investigación (generalmente en 24 horas).
Embalaje y acondicionamiento
El embalaje: el embalaje debe conservar la temperatura de la mercancía, aislando el interior de posibles ganancias térmicas por efecto de la temperatura exterior.
Los embalajes pueden ser de diferentes tipos.
Las cajas de poliestireno son las más empleadas para el transporte, su ventaja es el efecto aislante y su resistencia, pudiendo conservar la temperatura hasta 72 horas a temperatura ambiente.
Las bolsas térmicas tienen un efecto aislante menor, sin embargo, son muy interesantes en transportes de hasta unas 6 horas de duración evitando la exposición al sol (en nuestro caso se utilizan para distribuir Ciudad Habana).
Condiciones a cumplir en el embalaje:
- Las solapas de las cajas de envío deben de cerrar herméticamente.
- Se colocará el forro separador alrededor de las vacunas o producto en frío (en nuestro caso esta función la ejercen las mismas cajitas en las cuales va el producto).
- Se ajustarán los acumuladores en función de las dimensiones de la caja, el volumen que contenga y el tipo de transporte.
- La ubicación de los acumuladores se iniciará con preferencia en el lado de la caja que disponga de mayor longitud. De este modo, si disponemos de 1 acumulador, éste se dispondrá en uno de los lados de mayor longitud. Si disponemos de dos acumuladores, se dispondrá uno en cada lado de mayor longitud. Si se dispone de 5 acumuladores, se situarán dos en los lados de mayor longitud, y uno el lado más corto de la caja. Ver tabla adjunta.
- En general, se establece que un 10% del volumen del recipiente debe corresponder a acumuladores.
- Precintar la caja de transporte.
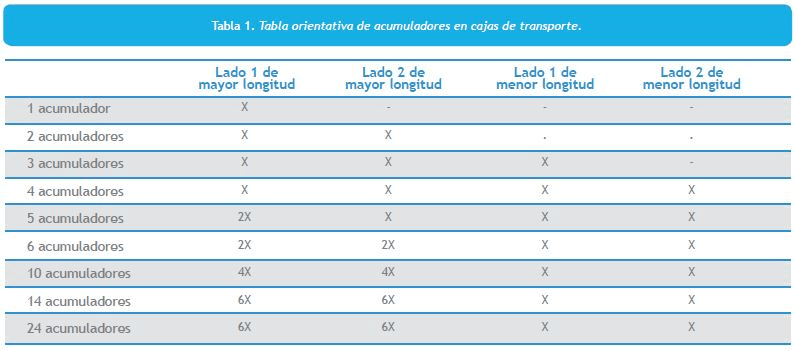
La disposición de los acumuladores es más importante de lo que previamente puede parecer. De su ubicación, dependerá que exista un correcto control térmico en el interior del embalaje. En nuestro caso utilizamos un número de acumuladores que garantice refrigeración por 72 horas a temperatura ambiente.
Recepción de los productos en frío
Tras el transporte, el contenido del embalaje debe extraerse lo antes posible a su llegada al sitio de investigación.
Consideraciones a aplicar:
- Recoger los monitores de temperatura del interior de los contenedores de las vacunas y proceder a su lectura, para verificar que las vacunas se han mantenido en condiciones adecuadas durante su transporte. También se debe realizar una medición de temperatura mediante un termómetro. Esta lectura se asentará en el modelo de solicitud de producto en investigación (modelo 1083), este documento se guardará dentro de la carpeta del farmacéutico correspondiente al ensayos clínico para el cual fue enviado el producto.
- Comprobar que las vacunas recibidas corresponden con la solicitud (modelo 1083).
- Comprobar que las vacunas están en perfecto estado, sin cambios de color, ni precipitados en su interior.
- Cualquier incidencia en la calidad de suministro de las vacunas debe notificarse al centro promotor.
- Las vacunas afectadas deberán rotularse para evitar su reutilización por confusión y serán regresadas al centro promotor acompañadas del modelo 1084 (Retorno de bulbos vacíos o producto no utilizado).
- Como ya se ha indicado, las ganancias térmicas por parte de las vacunas son muy rápidas. Por ello, la ejecución de estos pasos debe hacerse de manera muy rápida, colocando las vacunas lo antes posible en el refrigerador.
Fallo en el sistema de refrigeración
Una rotura de la cadena de frío puede darse por múltiples motivos, sin embargo, uno de los motivos que presenta un impacto más notorio es un fallo en el propio sistema de refrigeración, bien por una avería o por una carencia en el suministro eléctrico.
Para las cámaras frigoríficas de almacenamiento, es fundamental que se disponga de aparatos eléctricos sustitutos para subsanar fallos en el suministro eléctrico, si bien algunas cámaras frigoríficas de almacenamiento industrial son capaces de mantener la temperatura hasta 12 horas como mínimo sin activación del sistema de refrigeración. En todo caso, es importante como norma no abrir la cámara frigorífica hasta tomar medidas oportunas.
En los refrigeradores, una medida eficaz sería disponer de acumuladores de frío cerca de las vacunas y/ material biológico y almacenarlas en cajas isotérmicas/neveras portátiles/bolsos térmicos. Sin embargo, deberemos procurar un nuevo equipo que asegure la refrigeración adecuada lo antes posible.
Para poder actuar rápidamente en estas situaciones está aconsejado disponer de suficientes acumuladores de frío y si es posible, que exista más de un refrigerador.
Consejos generales
Cuando se realice un envío de material biológico, se debe comprobar:
Tipo de embalaje. Deberá ser de un material aislante. En el caso de las vacunas transportadas en contenedores inadecuados como cajas sin aislamiento (poliestireno) o en simples bolsas de plástico, deben rechazarse.
Las cajas de embalaje deberán mantener el precinto cerrado hasta la entrega.
En el interior del embalaje, se deberán localizar los acumuladores de frío en número adecuado.
En el interior de la caja, los espacios vacíos deben rellenarse de material adecuado.
Es conveniente medir la temperatura de las vacunas al ser recibidas.
En caso de que las vacunas no sean transportadas en condiciones adecuadas, serán marcadas y devueltas, y se informará al centro promotor.
Referencias Bibliográficas
1. Bott RF, Oliveira WP, Storage conditions for stability testing of pharmaceuticalsin hot and humid regions. Drug Dev Ind Pharm 2007;33:393-401.
2. Tozzi AE,Field evaluation of vaccine safety.Vaccine. 2004; 2:2091-5.
3. Matthias DM, Robertson J, Garrison MM, New land S, Nelson C, Freezing temperatures in the vaccine cold chain: a systematic literature review. Vaccine 2007;25:3980-6.
4. WHO. Monitoring vaccine wastage at country level: Guidelines for programme managers. Geneva: World Health Organization; 2003 (unpublished document WHO/V&B/03.18).
5. Logística de la cadena de Frío. Monografía sanitaria Serie E, nº50. Editado por la Generalitat Valenciana.
6. Rodes D, Vilanova S, Rosillo E, López O, Fraile LJ. Cadena de frio: la cadena del valor. Laboratorios Merial. Buenos Aires; 2010.
7. Hilts PJ. Protecting America’s Health: The FDA, Business, and One Hundred Years of Regulation. New York: Alfred E. Knopf, 2003. ISBN 0-375-40466-X
8. FDA’s Good Guidance Practices regulation. September 19 2000; 65(182):56468-56480.
9. Meneu R. La distribución y dispensación de medicamentos. Gac Sanit. 2006; 20 (Supl 1): 154-9.
10. Taylor D, Mrazek M, Mossialos M. Regulating pharmaceutical distribution and retail pharmacy in Europe. En: Mossialos E, Mrazek M, Walley T, editors. Regulating Pharmaceuticals in Europe: striving for efficiency, equity and quality. London: Open University Press; 2004.
11. Hudson S. Hospital pharmaceuticals in Europe: striving for efficiency, equity and quality. London: Open University Press; 2004.
12. CECMED. Regulación No. 11-98. Buenas Prácticas de distribución de medicamentos.
13. CECMED. Regulación No. 26-2000. Requerimientos para el manejo y uso de los productos de investigación en los ensayos clínicos y responsabilidades de las partes.
14. Frías J. Buenas Prácticas clínicas (BPC) y normas ICH (Conferencia Internacional de Armonización. En: El Ensayo Clínico en España. Madrid. Disponible en: http://www.ir.vhebron.net easyweb_irvh/Portals/0/Guia_armonizacion.pdf. Acceso: 26 marzo 2011.
15. Guía ICH para la Buena Práctica Clínica. Disponible en: http://www.gruposolti.org /upfiles%5Cnormativa%5Cfitxers/A300.pdf. Acceso: 15 abril2011.
16. Normas de Buenas Prácticas Clínicas Good Clinical Practice (GCP). Disponible en: http://www.reumatologia.org.ar/userfiles/file/investigacion-farmaco-clinica /Normas_buenas_practicas_clinicas.pdf. Acceso: 23 enero 2011.
17. Batalla J, Fernández N, Urbiztondo L. Cadena de frío y Logística de los programas de inmunización. En Salleras Sanmartí LI. Vacunaciones Preventivas. Principios y aplicaciones 2ª edición. Masson 2003 681:700-33.
18. Manual de vacunaciones en Pediatría edición 2001. Conservación y manipulación de vacunas. 41:57-3.
19. Molina O, Astasio P. Cadena del frío para la conservación de las vacunas en los centros de Atención Primaria de un área de Madrid: mantenimiento y nivel de conocimientos. Rev. Esp. Salud Pública. Ago 2002; 76 (4): 333-346.
20. Gúrpide S, Toledano MJ. Cadena de Frío. Almacenamiento de Vacunas. Procedimientos en Centros de vacunación. Servicio de Prevención de la Enfermedad. Instituto de Salud Pública.






